
전북의대 교수
전북대병원 내분비대사내과
최근 '당뇨병 치료의 최신 지견'을 주제로 좌담회가 개최됐다. 좌장은 전북의대 박태선 교수가 맡았고 세종병원 김종화 과장과 부산의대 김상수 교수가 차례로 강연했다. 본지에서는 이날의 강연 및 토론 내용을 요약·정리했다.

세종병원
내분비대사내과장
2017 KDA 가이드라인에 근거한
최적의 약물 조합
제2형 당뇨병 약물 치료 지침
된다.
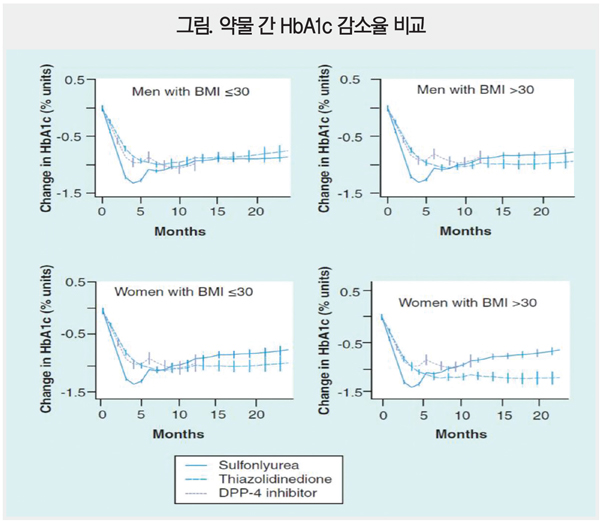
부종이나 체중 증가의 위험이 있는 약물로 심부전이나 심각한 간장애가 있는 환자에서는 사용 금기이다. Metformin 투여 중인 환자에게 이차 약물로 DPP-4 억제제, SU, TZD를 사용한 후 각각의 HbA1c 변화를 비교한 결과 체질량지수(body mass index, BMI) 30 kg/㎡ 초과인 남성 및 여성, BMI 30 kg/㎡ 이하인 여성에서 TZD의 효과가 가장 우수한 것으로 확인됐다<그림>.

부산의대 교수
부산대병원 내분비대사내과
국내 제2형 당뇨병 환자의 특성 변화
2015~2016년에 국내에서 진행된 연구에 따르면 국내 당뇨병 환자의 약 75%가 인슐린 저항성을 동반하고 있으며 BMI가 높고 젊을수록 인슐린 저항성 비율이 높게 나타났다. 인슐린 저항성을 동반한 당뇨병 환자는 지속적으로 증가하는 추세로 최근 5년간 약 15%가 증가한 것으로 보고됐다.
연령과 BMI가 유사한 건강한 한국인과 서양인 각각 43명을 대상으로 췌장의 용적과 지방 비율을 비교한 결과 서양인에 비해 한국인이 췌장의 용적은 작고 지방 비율은 높은 것으로 확인됐다. 서양인은 인슐린 저항성, 동양인은 인슐린 분비 장애 비율이 상대적으로 높은 편인데 서양인은 인슐린 저항성이 생기더라도 베타세포 기능이 강화돼 이를 보상해줄 수 있으나 동양인은 인슐린 저항성이 조금만 생겨도 이를 보상해줄 베타세포 기능이 약하기 때문에 당뇨병 발생에 상대적으로 취약하다.
국내 제2형 당뇨병 환자의 특성 변화
2015~2016년에 국내에서 진행된 연구에 따르면 국내 당뇨병 환자의 약 75%가 인슐린 저항성을 동반하고 있으며 BMI가 높고 젊을수록 인슐린 저항성 비율이 높게 나타났다. 인슐린 저항성을 동반한 당뇨병 환자는 지속적으로 증가하는 추세로 최근 5년간 약 15%가 증가한 것으로 보고됐다.
연령과 BMI가 유사한 건강한 한국인과 서양인 각각 43명을 대상으로 췌장의 용적과 지방 비율을 비교한 결과 서양인에 비해 한국인이 췌장의 용적은 작고 지방 비율은 높은 것으로 확인됐다. 서양인은 인슐린 저항성, 동양인은 인슐린 분비 장애 비율이 상대적으로 높은 편인데 서양인은 인슐린 저항성이 생기더라도 베타세포 기능이 강화돼 이를 보상해줄 수 있으나 동양인은 인슐린 저항성이 조금만 생겨도 이를 보상해줄 베타세포 기능이 약하기 때문에 당뇨병 발생에 상대적으로 취약하다.
TZD+SGLT-2 억제제 조합의 특장점
▶ 지속적인 혈당 조절
TZD는 혈당강하 지속력이 우수한 약물로 이는 베타세포의 기능 보존과 관련 있다. 베타세포 기능은 점진적으로 저하되다가 어느 시점부터 급격히 저하되는데 급격한 저하를 보인 이후에는 약물로 기능을 회복시키기 어려우므로 그 전에 베타세포의 기능을 보존하는 것이 중요하다.
TZD는 기전상 베타세포를 자극하지 않고 간접적으로 지방 및 당 독성, 인슐린 요구량을 감소시키고 직접적으로 peroxisome proliferator-activated receptor (PPAR)-γ를 활성화시킴으로써 환자의 베타세포 기능을 보호하고 유지시키므로 당뇨병 초기에 약물을 사용하는 것이 베타세포 기능 보존에 좀더 도움을 줄 수 있을 것이다.
Lobeglitazone은 pioglitazone과 동등한 수준의 혈당강하능을 보이는 것으로 확인된 바 있다. 베타세포 기능 보존에 있어 TZD는 지방 독성을 저하시키는 측면이 큰 역할을 한다면 SGLT-2 억제제는 당 독성 저하가 이에 준하는 역할을 한다. TZD와 SGLT-2 억제제 조합은 혈당 조절, 인슐린 저항성 감소, 베타세포 기능 보전 측면에서 시너지 효과를 기대할 수 있는 조합이라 볼 수 있다.
▶ 혈당 조절 외 부수적인 기능
Pioglitazone은 여러 연구를 통해 심뇌혈관, 신장, 간 등 다양한 장기에 긍정적인 영향을 미치는 것으로 확인됐고 동일 계열 약물인 lobeglitazone도 이와 유사한 효능을 보일 것으로 여겨진다.
실제 동물실험에서 위약군 대비 pioglitazone, lobeglitazone 투여군의 죽종이 유의하게 감소된 결과를 보였고, SGLT-2 억제제도 EMPA-REG OUTCOME 연구를 통해 심혈관계 이점이 입증된 바 있다. TZD는 항죽종 효과, SGLT-2 억제제는 혈류역학적 효과를 통해 서로 상호보완적으로 심혈관계에 긍정적인 영향을 미치는 것으로 여겨진다.
뇌졸중, 심근경색, 심혈관 사망 감소 측면에서는 TZD와 SGLT-2 억제제가 시너지 효과를 나타내며, 이뿐 아니라 심부전에서도 SGLT-2 억제제가 TZD의 위험성을 상쇄시키므로 두 약물은 혈당강하와 심혈관계 측면 모두에서 이상적인 조합이라 볼 수 있을 것이다.
국내 제2형 당뇨병 환자의 50~70%가 비알코올성 지방간을 동반하고 있다. Efficacy and Safety of the Use of LobEGlitazone in T2DM PAtients with Non-alcoholiC Fatty LivEr Disease (ELEGANCE) 연구에 따르면 위약군 대비 lobeglitazone 투여군의 지방간 지표가 24주째 약 5% 감소했고 간 수치도 유의하게 감소한 결과를 보였다.
▶ 이상사례 감소
다른 당뇨병 약물을 복용 중인 제2형 당뇨병 환자에게 empagliflozin을 추가할 경우 약물의 종류와 관계없이 환자의 체중이 감소하는 것으로 확인된 바 있다. 또 metformin과 pioglitazone을 복용 중인 제2형 당뇨병 환자에게 canagliflozine을 추가한 결과 위약군 대비 canagliflozine 투여군의 체중이 감소한 것으로 확인됐다. 즉 TZD 단독 투여로 유발될 수 있는 부종, 체중 증가 문제는 SGLT-2 억제제와 병용 투여 시 최소화할 수 있을 것이다.
▶ 지속적인 혈당 조절
TZD는 혈당강하 지속력이 우수한 약물로 이는 베타세포의 기능 보존과 관련 있다. 베타세포 기능은 점진적으로 저하되다가 어느 시점부터 급격히 저하되는데 급격한 저하를 보인 이후에는 약물로 기능을 회복시키기 어려우므로 그 전에 베타세포의 기능을 보존하는 것이 중요하다.
TZD는 기전상 베타세포를 자극하지 않고 간접적으로 지방 및 당 독성, 인슐린 요구량을 감소시키고 직접적으로 peroxisome proliferator-activated receptor (PPAR)-γ를 활성화시킴으로써 환자의 베타세포 기능을 보호하고 유지시키므로 당뇨병 초기에 약물을 사용하는 것이 베타세포 기능 보존에 좀더 도움을 줄 수 있을 것이다.
Lobeglitazone은 pioglitazone과 동등한 수준의 혈당강하능을 보이는 것으로 확인된 바 있다. 베타세포 기능 보존에 있어 TZD는 지방 독성을 저하시키는 측면이 큰 역할을 한다면 SGLT-2 억제제는 당 독성 저하가 이에 준하는 역할을 한다. TZD와 SGLT-2 억제제 조합은 혈당 조절, 인슐린 저항성 감소, 베타세포 기능 보전 측면에서 시너지 효과를 기대할 수 있는 조합이라 볼 수 있다.
▶ 혈당 조절 외 부수적인 기능
Pioglitazone은 여러 연구를 통해 심뇌혈관, 신장, 간 등 다양한 장기에 긍정적인 영향을 미치는 것으로 확인됐고 동일 계열 약물인 lobeglitazone도 이와 유사한 효능을 보일 것으로 여겨진다.
실제 동물실험에서 위약군 대비 pioglitazone, lobeglitazone 투여군의 죽종이 유의하게 감소된 결과를 보였고, SGLT-2 억제제도 EMPA-REG OUTCOME 연구를 통해 심혈관계 이점이 입증된 바 있다. TZD는 항죽종 효과, SGLT-2 억제제는 혈류역학적 효과를 통해 서로 상호보완적으로 심혈관계에 긍정적인 영향을 미치는 것으로 여겨진다.
뇌졸중, 심근경색, 심혈관 사망 감소 측면에서는 TZD와 SGLT-2 억제제가 시너지 효과를 나타내며, 이뿐 아니라 심부전에서도 SGLT-2 억제제가 TZD의 위험성을 상쇄시키므로 두 약물은 혈당강하와 심혈관계 측면 모두에서 이상적인 조합이라 볼 수 있을 것이다. 국내 제2형 당뇨병 환자의 50~70%가 비알코올성 지방간을 동반하고 있다. Efficacy and Safety of the Use of LobEGlitazone in T2DM PAtients with Non-alcoholiC Fatty LivEr Disease (ELEGANCE) 연구에 따르면 위약군 대비 lobeglitazone 투여군의 지방간 지표가 24주째 약 5% 감소했고 간 수치도 유의하게 감소한 결과를 보였다.
▶ 이상사례 감소
다른 당뇨병 약물을 복용 중인 제2형 당뇨병 환자에게 empagliflozin을 추가할 경우 약물의 종류와 관계없이 환자의 체중이 감소하는 것으로 확인된 바 있다. 또 metformin과 pioglitazone을 복용 중인 제2형 당뇨병 환자에게 canagliflozine을 추가한 결과 위약군 대비 canagliflozine 투여군의 체중이 감소한 것으로 확인됐다. 즉 TZD 단독 투여로 유발될 수 있는 부종, 체중 증가 문제는 SGLT-2 억제제와 병용 투여 시 최소화할 수 있을 것이다.

가톨릭의대 교수
서울성모병원 내분비내과

가천의대 교수
가천대길병원 내분비대사내과
Discussion
박태선: 췌장 용적과 인슐린 저항성의 관계에 대한 생각이 궁금합니다.
김상수: 동일한 BMI를 가지는 서양인과 한국인을 대상으로 연구가 진행됐으나 기저치 특성을 보면 한국인이 서양인에 비해 근육량은 적고 지방량은 많았으므로 동등한 비교라고 보기는 어려운 측면이 있습니다. 한국인에서 상대적으로 췌장 용적이 적어 취약한 베타 세포 기능이 강조될 수 있으나, 오히려 이는 인슐린 저항성의 상대적으로 적은 변화에 의해서도 당뇨병이 생길 수 있다는 얘기입니다. 즉, 역설적으로 한국인에서 당뇨병 발생과 치료에서 인슐린 저항성의 중요성을 강조할 수 있겠습니다.
김종화: BMI가 같더라도 서양인과 한국인의 신장이 다르기 때문에 이런 부분도 췌장 용적에 영향을 줄 수 있다고 보며 당뇨병 전단계나 당뇨병 환자의 자료도 추가될 필요가 있을 것입니다.
박태선: 비만한 소아청소년에게 투여할 수 있는 당뇨병 약물은 매우 제한적인데 TZD 사용에 대해 어떻게 생각하십니까?
박이병: 소아를 대상으로 진행된 대규모 연구 결과는 없으나 소규모 연구 결과를 바탕으로 12세 이후 소아청소년에게는 성인에게 투여하는 당뇨병 약물을 투여해도 문제가 없는 것으로 알고 있습니다.
박태선: 소아청소년에게 적절한 약물을 투여할 수 있도록 임상연구에 대한 법률이 개정될 필요가 있을 것입니다.
박태선: SU 사용량이 감소한 가장 큰 이유는 무엇이라고 보십니까?
신주영: 저혈당 위험도가 높은 것이 가장 큰 원인이라 생각합니다. 실제로 DPP-4 억제제가 출시되고 SU 사용량이 감소한 이후 저혈당 유병률이 감소한 것으로 보고되고 있습니다.
박이병: 혈당강하 효과, 저혈당 위험도, 체중 증가, 심혈관 이점에 대해 점수화했는데 각 항목별로 중요도가 다르므로 한계가 있습니다.
박태선: 점수는 참고하되 환자별 상태를 고려해 약물을 선택해야 할 것입니다.
박이병: 현재 metformin+TZD+SGLT-2 억제제를 바로 사용할 수 없어 metformin을 투여하다 TZD를 투여하고 이후에 SGLT-2 억제제를 추가할 수 있으므로 metformin+TZD 2제 병용 시 부종, 체중 증가 등의 문제를 염두에 둬야 한다는 제한이 있습니다.
박태선: 젊은 환자들은 체중 감소를 위해 SGLT-2 억제제를 투여하는 경우가 많은데, 이 때 TZD를 병용 투여했을 때 효과를 분석한 자료도 필요해 보입니다.
정리·메디칼라이터부

