[기획] 과잉진단, 무엇이 문제인가(下)

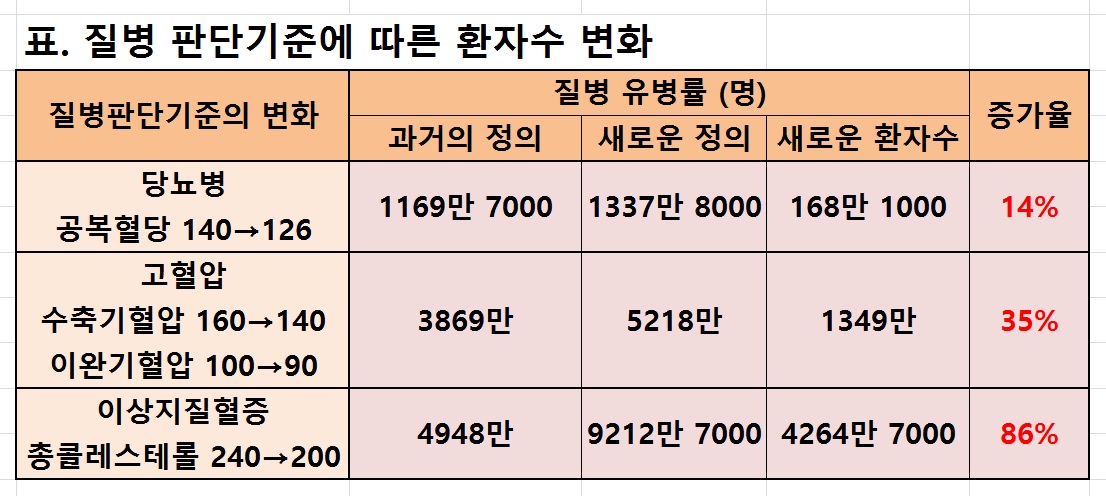
예를 들어 공복혈당 140mg/dL가 진단기준일 때 당뇨병으로 진단되는 환자가 1169만 7000명이라면 126mg/dL로 낮출 경우 168만 1000명(14%)의 환자가 새롭게 양산된다.
고혈압의 진단기준을 수축기혈압 160mmHg에서 140mmHg로 낮추면 고혈압 환자는 금새 3869만명에서 5218만명으로 35% 늘어나는 것이다.
이상지질혈증 환자도 총콜레스테롤 기준값을 240mg/dL로 정할 때와 200mg/dL로 정할 때 각각 4948만명과 9212만 7000명으로 천차만별이다<표>.
아마 일각에서 진단기준이 자꾸 낮아지는 것과 제약회사, 의료기기 제조업자들 사이에 이해관계가 있다는 음모론이 나도는 것도 이런 논리로 이해될 수 있을 것이다.
고려의대 안형식 교수(예방의학교실)는 "가이드라인의 진단기준에 따라서도 수만명의 환자가 왔다갔다 하기 때문에 통계만으로는 실제 환자 증가와 구분하기 힘들다"면서 "가이드라인이 무조건 틀렸다는 것은 아니지만, 진단기준을 얼마만큼 내렸을 때 부작용은 최소화 하고 최대한 많은 이들에게 혜택을 줄 수 있을지 적정선을 찾는 게 중요하다"고 말했다.
현행 수가제도가 과잉진단 부추겨...효과적인 정책마련 필요

한견에서는 우리나라의 의료수가가 지나치게 낮고, 행위별수가제 등의 진료비 지불방식과 과열화 된 민간의료기관들 간 경쟁구도가 과잉진단을 조장한다는 지적도 나온다.
한국보건사회연구원 강희정 연구위원은 '환자중심 가치기반 의료시스템 구축을 위한 공급자 지불방식 개편 방향'이란 제목의 연구 보고서(보건복지포럼 2015년 12월호)에서 "행위별수가제 중심의 공급자 지불구조로는 건강결과 향상을 기대하기 어렵다. 과잉진료를 야기해 의료비를 증가시킬 뿐"이라고 꼬집었다.
의료시스템이 지속 가능하려면 현행 행위별수가제를 축소하고, 의료의 질에 대한 보상과 포괄적 지불방식을 단계적으로 확대해 나가야 한다는 의견을 대안으로 냈다.
안형식 교수는 "허울뿐인 적정성 평가로 그치지 않고 과잉치료를 막기 위해서는 국가 차원에서 효과적인 중재 정책이 마련돼야 한다"며 "의사들 스스로 자정 노력을 기울이는 한편, 전 국가적인 논의가 시작될 필요가 있다”고 강조했다.

